
 Cosa sono i condilomi genitali
Cosa sono i condilomi genitali
I condilomi, hpv genitali, vengono conosciuti anche con il nome di verruche genitali maschili e sono attualmente la malattia a trasmissione sessuale più diffusa nel maschio (condilomi maschili).
Gli HPV (Human Papilloma Virus ) costituiscono un insieme di oltre 100 virus a DNA e rappresentano i più comuni agenti responsabili di malattie sessualmente trasmissibili.
Il più delle volte le infezioni decorrono in modo silente e in alcuni casi l'infezione - che permane per tempi anche molto lunghi - può evolvere in una patologia di interesse oncologico.
L’HPV è storicamente considerata come un agente oncogenetico che interessa il sesso femminile, in quanto rappresenta l'agente patogeno del cancro alla cervice uterina, ma si è di recente osservato che anche nel maschio ci possono essere manifestazioni riconducibili all’infezione.
Questi causano effetti assai diversi, a seconda del ceppo virale con cui si entra in contatto tramite rapporto sessuale. Molti di questi non creano alcun tipo di problema; altri causano verruche del pene o lesioni simil verrucose in varie zone del corpo.
Esistono alcune evidenze scientifiche che suggerirebbero un legame tra la presenza del Papilloma Virus condilomi e tumori genitali maschili tra cui il carcinoma penieno, il tumore dei testicoli e i carcinomi uroteliali.
Verruche ai genitali: le vie di contagio
La via di contagio di condilomi genitali esterni più frequente sembra essere tramite i rapporti sessuali non protetti. Quindi sono a rischio tutti i tipi di rapporto: orale, anale e vaginale. Altra via di trasmissione è il semplice contatto fra i genitali o il contatto diretto con la pelle della persona infetta. La trasmissibilità può avvenire, inoltre, tramite lo scambio di biancheria intima o di salviette oppure utilizzando strumenti contaminati a uso genitale, o ancora con lo scambio e l’uso di giocattoli (i cosiddetti sex toys), che nel corso di pratiche sessuali particolari possono contaminarsi. Può accadere, inoltre, che il contagio avvenga con il solo contatto del pene vicino all’ano di una persona affetta da condilomi genitali o in zona perianale.
In caso di contagio da condilomi, questo andrebbe curato rapidamente per evitare sia la diffusione, sia la sua evoluzione in patologie più gravi. Qualora ci si infetti da virus HPV, esiste una percentuale di casi, valutata intorno al 20-30%, in cui il virus viene eliminato grazie alle difese del sistema immunitario del nostro organismo. Le infezioni da HPV, infatti, il più delle volte decorrono silenti e possiamo non accorgercene. Altre volte invece, più frequentemente nell'uomo, possono generare una condilomatosi diffusa e creare anche delle lesioni all’interno dell’uretra, di difficile cura, che possono evolvere in danni, anche gravi, dei genitali.
Le zone più colpite dai condilomi genitali e come si diagnosticano
Le sedi più frequenti di condilomatosi nell’uomo sono l’asta del pene, il glande, il meato uretrale, il frenulo e le regioni inguinali e pubiche, nonché la zona anale e perianale. La diagnosi nell’uomo di papilloma virus o virus HPV, a differenza della donna, è molto più semplice: è sufficiente già la semplice ispezione visiva per rendersi conto dell’entità del problema. 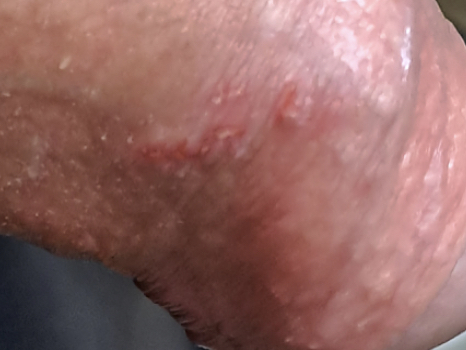
In casi particolari è utile eseguire una indagine diagnostica chiamata genitoscopia, che permette, tramite un microscopio dedicato, di visionare le lesioni direttamente o con il supporto di sostanze chimiche finalizzate ad evidenziare le lesioni di tipo condilomatoso.
Risulta più rara la necessità di eseguire prelievi biologici per estrarre il DNA dal liquido seminale, dallo scroto, dal glande o dal prepuzio, al fine di controllare l’eventuale presenza di DNA dell’HPV e quindi eseguire quella che comunemente viene chiamata tipizzazione dei ceppi HPV. Esistono, infatti, molti sottotipi dei virus che vengono classificati con un numero accanto alla sigla HPV; per identificarli ci sono dei test HPV DNA che consistono, di fatto, in un tampone che isola la presenza di DNA virale nella sede del prelievo.
Sappiamo in particolare che i genotipi HPV 16 e HPV 18 possono causare nella donna il 66% di carcinomi della cervice e il 50-60% delle lesioni precancerose (sono anche quelli più diffusi). Altri genotipi di HPV come il 31, 33, 45, 52 e 58 sono di frequente riscontro ma in realtà vengono considerati a basso rischio, mentre i genotipi HPV 6 e 11 sono quelli responsabili nel 90% dei casi delle verruche sui genitali. Questi ultimi sono estremamente contagiosi e considerati a medio rischio soprattutto nelle infezioni sessualmente trasmesse e di coppia.
I sintomi più comuni delle verruche genitali maschili
Le manifestazioni più comuni dei condilomi nell’uomo, ovvero i sintomi dei condilomi, sono la comparsa di escrescenze verrucose sul pene e sui testicoli, condilomi sull’inguine, sulle cosce, all’interno dell’ano o intorno all’ano. A volte non si manifestano segni o sintomi.
In sede anale, in caso di condilomi interni, può comparire sanguinamento, dolore, prurito, reazione linfonodale nella zona anale o inguinale.
In caso di neoplasia del pene, i primi segni sono cambiamenti del colore, ispessimento della pelle, comparsa di escrescenze o lesioni ulcerative di solito indolore.
Le verruche genitali possono comparire nel giro di settimane o mesi dopo il rapporto sessuale con una persona infetta.
Prevenire e curare i condilomi genitali maschili
 È importante effettuare sempre una attenta prevenzione dell’HPV e questa va fatta utilizzando il profilattico, soprattutto nei rapporti sessuali occasionali. L’incubazione della malattia è variabile, potendo presentarsi anche a distanza di moltissimi mesi dal momento del contagio, non mostrarsi mai o arrivare con le tipiche lesioni condilomatose piane o acuminate che vengono comunemente indicate come “creste di gallo”, ossia delle lezioni verrucose frastagliate con delle punte che sono tipiche e più frequenti nell’uomo.
È importante effettuare sempre una attenta prevenzione dell’HPV e questa va fatta utilizzando il profilattico, soprattutto nei rapporti sessuali occasionali. L’incubazione della malattia è variabile, potendo presentarsi anche a distanza di moltissimi mesi dal momento del contagio, non mostrarsi mai o arrivare con le tipiche lesioni condilomatose piane o acuminate che vengono comunemente indicate come “creste di gallo”, ossia delle lezioni verrucose frastagliate con delle punte che sono tipiche e più frequenti nell’uomo.
La domanda che ci si pone è: "cosa fare qualora si ha il dubbio di avere un’infezione da papilloma virus?". Quindi come comportarsi in caso di infezione da HPV nell’uomo, cosa fare se si riscontrano virus dell’HPV nel tampone uretrale e come si possono evitare le recidive?
Spesso il trattamento non è univoco e c’è la necessità di usare delle strategie combinate, ossia mediche e chirurgiche. Nei casi iniziali, quando le verruche genitali o creste di gallo sono a unica localizzazione, può essere sufficiente praticare una leggera anestesia locale, realizzata con delle creme o spray anestetici o con infiltrazione locale tramite un micro-ago assolutamente indolore, e rimuovere la lesione mediante diatermocoagulazione o con la foto vaporizzazione laser. Un'altra opzione consiste nella crioterapia.
L’ultimo problema che ci si pone, dopo aver rimosso l’infezione, è quello di evitare la recidiva. Mentre nella donna si è proposta la vaccinazione che può essere valida per alcuni ceppi di HPV, per l'uomo non ci sono ancora dei protocolli prestabiliti.
È noto che il virus alberga all’interno delle cellule e in determinate situazioni va incontro a una replicazione creando la malattia, così che agisce come un parassita e sfrutta i meccanismi di duplicazione cellulare per vivere e replicare anche il proprio DNA. Per logica bisognerebbe distruggere le cellule per uccidere o eliminare il virus ed è questa una azione che dal punto di vista medico diventa estremamente complessa. Sono state recentemente evidenziate alcune molecole naturali che sembrerebbero poter avere la possibilità di bloccare il fattore che permette la duplicazione virale a PI1. A tal proposito, quindi, si usano tali prodotti sia per via locale che per via sistemica.
Un aspetto controverso riguarda la circoncisione a fini preventivi. Diversi studi scientifici evidenziano risultati non univoci sull’effetto protettivo della circoncisione effettuata in età infantile sullo sviluppo del carcinoma penieno. Dalla letteratura scientifica sembrerebbe emergere che l’uomo adulto circonciso avrebbe un rischio del 35% inferiore rispetto ai non circoncisi di sviluppare il tumore del pene.
Per tale ragione le linee guida europee suggeriscono di valutare con i pazienti l'eventuale circoncisione a tutela di insorgenza delle malattie legate al Papilloma virus.
Oltre alle aree epiteliali genitali maschili, studi hanno evidenziato il riscontro di particelle virali dell'HPV a livello del liquido seminale.
E’ verosimile che l'HPV possa aderire agli spermatozoi in modo simile ad altri virus che infettano lo sperma e si può supporre che ci possa essere un impatto negativo dell'HPV nella fecondazione sia naturale, sia assistita.
Molti articoli scientifici hanno evidenziato come l’infezione da HPV possa correlarsi ad una alterazione qualitativa dello sperma con ridotta motilità degli spermatozoi e ridotto numero totale di spermatozoi . Vi può essere anche una maggiore incidenza di anticorpi anti-sperma (ASA) rispetto agli uomini fertili, suggerendo un ruolo dell'infezione da HPV nell'infertilità maschile.
Non essendovi terapie mediche sicure o cure mediche definitive dei condilomi acuminati nell’uomo, le linee guida europee suggeriscono due possibili approcci vaccinali, uno a scopo profilattico e uno a scopo terapeutico.
La vaccinazione a scopo profilattico andrebbe effettuata prima del contatto sessuale per prevenire condilomi e verruche genitali. Per tale ragione le linee guida raccomandano la vaccinazione nei giovani adulti. La vaccinazione a scopo terapeutico invece risulterebbe essere moderatamente efficace contro le infezioni persistenti da HPV 16 e le lesioni intraepiteliali di alto grado.
Per ricevere maggiori informazioni o prenotare una visita andrologica e urologica a Roma chiamami al 3358159508 - 06 54282073 o scrivi una email a antoninolagana@gmail.com o prenota online la tua visita di prevenzione urologica di controllo.

